凝血功能检测作为检验常规项目,不仅用于筛查与诊断原发性或继发性凝血疾病,如血友病、慢性肝衰竭、血栓前状态、弥散性血管内凝血等,也可用于患者抗凝药物的疗效评估,同时也是疾病辅助诊断的重要指标。
凝血常规检测的分析前影响因素较多,如溶血,脂血,凝块及抗凝剂/血液比例等。因此,在工作中,检验科会跟采血人员及护士反复强调:蓝头管血液量必须抽足,以保证抗凝剂/血液体积比为1:9。比例1:9就一定合适吗?那可不一定,来看看这个案例吧!3月1日早上住院部送来某患者的凝血常规标本,结果如图:PT 46.4s↑,PTA 16.0%↓,INR 4.61↑↑↑,APTT 36.5s,TT 20.4s↑。
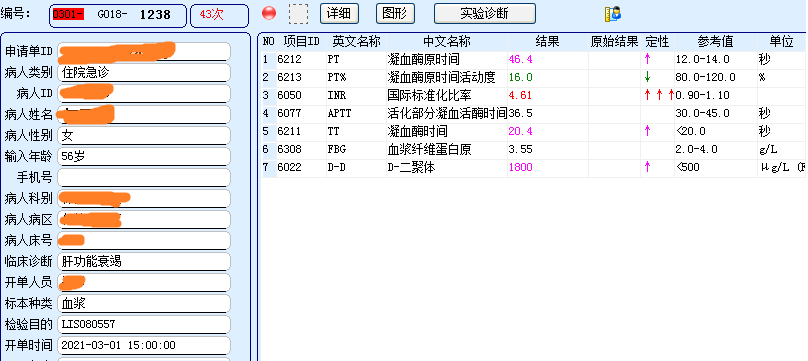
再看患者信息:女,56岁,病史:高血压、慢性肾病,长期服中药,一个月前皮肤黄染并瘙痒,大便变白。临床诊断:肝功能衰竭。目前国内外均将国际标准化比率(INR)或凝血酶原活动度(PTA)作为肝衰竭诊断和预后评估的必要条件[1]。INR升高,PTA下降,符合肝衰竭诊断呀!别着急,你再看她血常规结果!血常规血红蛋白(HGB)56 g/L,红细胞压积(HCT)0.159,提示重度贫血;查看近六天PT相关指标、HGB及HCT检测结果,如下表:
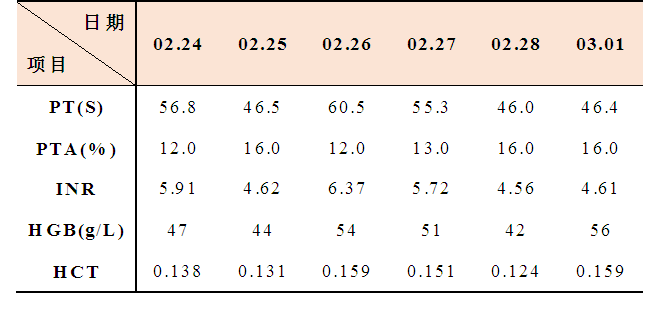
该患者近一周有定期输注红细胞,血浆置换3次,并行维生素K1肌注及凝血酶原复合物静脉输注,治疗后没有出现出血症状,PT理论上应该没那么高。同时外送检测报告显示凝血因子II,VII,IX,X,XII,XI,VIII活性均在80%以上,且无因子抑制物存在,可以排除凝血因子缺乏或因子抑制物导致PT结果异常增高。带着这个疑问,我们开展复测,排除检测误差后,最终考虑到患者重度贫血,HCT一直在0.20以下,最低仅为0.124。推测可能是因为血浆“相对过量”,枸橼酸钠抗凝剂未能完全螯合血浆中的钙离子,进而激活部分凝血因子,在体外引起微凝集,导致PT结果“假性”升高。凝血常规检测受多种因素影响,因而检测的标准化对提高结果准确性至关重要。抗凝剂因素是影响检测的一大因素。目前临床上所用抗凝剂为枸橼酸钠,其能螯合血浆中钙离子而阻止血液凝固。通常枸橼酸钠需与血液维持1:9的比例。以规格3mL的蓝色凝血管为例,管内抗凝剂为0.3mL,则相应采血量为2.7mL,即抽到管身刻度线。抗凝剂与全血的比例是基于HCT 0.40-0.50,血浆0.50-0.55这一基础,实质上抗凝剂与血浆的比例约为1:5。凝血常规检测中,PT和APTT的反应体系均需钙离子参与。抗凝剂与血浆比例严重失调将对上述两个项目及根据PT演算出的INR和PTA结果产生显著影响。一般人群HCT波动性不大,结果受其影响也较小。但当患者处于严重贫血时,血浆比例明显增多,若抗凝剂仍保持不变,就必须调整血量使抗凝剂与血浆比例为1:5,才能符合实验要求。否则,血浆中相对增多的钙离子无法被枸橼酸钠完全螯合,导致提前启动凝血过程,消耗凝血因子,因而引起结果的“假性”延长。当患者严重腹泻或脱水时,血浆比例明显降低。若检测时抗凝剂仍保持不变,则抗凝剂相对过量,反应体系加入的有限钙离子可被残余的枸橼酸钠螯合,也会造成结果“假性”延长,因此需调低抗凝剂用量。卫生行业标准WS/T359-2011指出:当HCT≧0.55时,抗凝剂体积=(100-HCT%)/(595-HCT%),对于HCT≦0.2时,目前还无足够数据用于确定抗凝剂体积调节[2]。全国临床检验技术操作规程第4版(2014年)规定:对于HCT明显异常的患者,抗凝剂与全血比例应进行调整,抗凝剂体积 (mL)=(100-HCT%)×全血量(mL)×0.00185进行调整[3]。也有文献报道当HCT<0.25时,就应校正抗凝剂量或采血量后再进行采血检测[4]。尽管标准和规范中都提到调整抗凝剂,但在实际工作中,我们多以调整采血量较为常见。基于上述分析,我们根据全国临床检验技术操作规程公式进行调整,和临床沟通将该其蓝头管采血量调整为1.8mL,而非通常的2.7mL,最后检测结果为PT 27.0s,INR 2.43,较前明显降低。经后期与临床医生多次沟通,并紧密随访患者病情变化,医生认为调整后的结果比较符合患者实际情况。肝衰竭患者凝血及抗凝因子处于一种低水平的再平衡状态,临床上通常监测凝血功能指标以指导疗效评估,因此准确提供结果至关重要。后期,我们需进一步改进信息系统,在凝血结果审核界面能有异常HCT的提示。另一方面需对员工进行相应的培训,及时发现类似病例。将异常情况及时反馈给临床,以指导临床进行采血量的相应调整,避免因PT和APTT的错误结果而导致过度治疗,树立与临床互动的良好典范。(对于HCT≦0.2的患者,抗凝剂体积调节公式尚需更多循证医学证据论证,本文仅提供一定探讨方向,供大家参考。)[1]. GOYAL S, JADAUN S, KEDIA S, et al. Thromboelastography parameters in patients with acute on chronic liver failure. Ann Hepatol, 2018, 17(6): 1042-1051.[2]. WST 359-2011 血浆凝固实验血液标本的采集及处理指南[3]. 尚红,王毓三,申子瑜等.全国临床检验操作规程第4版.人民卫生出版社.2014:97-98.[4]. 匡芳梅,赖兰英.贫血对PT和APTT检测结果的影响.实验与检验医学,2014,32(6):750-752.